„Masern“ – Versionsunterschied
| [ungesichtete Version] | [ungesichtete Version] |
→Epidemiologie: Korrektur Meldedaten 2005, Quelle: RKI Epidemiol. Bulletin |
Muck (Diskussion | Beiträge) Überarbeitung: Doppeötes raus, Umstellungen + Umformul. |
||
| Zeile 1: | Zeile 1: | ||
Die Krankheit '''Masern''' (''Morbilli'') ist eine durch das [[Masernvirus]] hervorgerufene, hochansteckende, den ganzen Körper bertreffende (systemische) [[Infektionskrankheit]] mit anschließender lebenslanger [[Immunität (Medizin)|Immunität]], sofern die Infektion überlebt wird. |
Die Krankheit '''Masern''' (''Morbilli'') ist eine durch das [[Masernvirus]] hervorgerufene, hochansteckende, den ganzen Körper bertreffende (systemische) [[Infektionskrankheit]] mit anschließender lebenslanger [[Immunität (Medizin)|Immunität]], sofern die Infektion überlebt wird. |
||
== |
== Geschichte == |
||
| ⚫ | Das '''Masernvirus''' ist ein ausschließlich im Menschen vorkommender ([[humanpathogen]]er), etwa 120-140 Nanometer großer [[Krankheitserreger|Erreger]] aus der Familie der [[Paramyxovirus|Paramyxoviren]] (Genus Morbillivirus). |
||
| ⚫ | Erste Berichte über die Masern gehen auf das [[7. Jahrhundert]] zurück und werden dem jüdischen Arzt [[Al-Yehudi]] zugeschrieben. Die erste minutiöse Beschreibung der Masern verdanken wir dem persischen Arzt [[Abu Bakr Mohammad Ibn Zakariya al-Razi]] ([http://www.medicine-worldwide.de/persoenlichkeiten/al_razi.html]), Anfang des 10. Jahrhunderts, der angab, sie würden "mehr gefürchtet als die [[Pocken]]". |
||
| ⚫ | |||
| ⚫ | |||
| ⚫ | [[1954]] wurde das Virus erstmalig isoliert, ab [[1963]] war der erste [[Impfstoff]] erhältlich. Zuvor bekam aufgrund des hohen [[Kontagosität|Ansteckungspotentials]] des Erregers beinahe jeder die Masern: es handelte sich um ein Ereignis im Leben, das unweigerlich auftrat und auf das man wartete. Mehr als die Hälfte der Kinder bekam die Masern vor dem 6. und 90% vor dem 15. [[Lebensjahr]]. Hatte man die Krankheit überstanden, konnte man aufatmen. |
||
== Erreger == |
|||
| ⚫ | Das '''Masernvirus''' ist ein ausschließlich im Menschen vorkommender ([[humanpathogen]]er), etwa 120-140 Nanometer großer [[Krankheitserreger|Erreger]] aus der Familie der [[Paramyxovirus|Paramyxoviren]] (Genus Morbillivirus). Der Mensch ist der einzigste [[Wirt (Biologie)|Reservoirwirt]]. Es gibt mehrere stabile [[Genotyp]]en und einen ebenso stabilen [[Serotyp]]. Seine Hülle ist [[Lipid|lipidhaltig]], was die Ansteckungsfähigkeit ([[Kontagiosität]]) erhöht, und sie enthält als [[Glykoprotein]] das [[Hämagglutinin]], jedoch keine [[Neuraminidase]]. Das Masernvirus ist sehr empfindlich gegenüber äußeren Einflüssen wie erhöhten [[Temperatur]]en, [[Licht]], [[UV]]-Strahlen, Fettlösungs- und [[Desinfektionsmittel]]n. |
||
Das bedeutet: |
Das bedeutet: |
||
*Das Virus wird nur von Mensch zu Mensch übertragen, ist also theoretisch ausrottbar. |
*Das Virus wird nur von Mensch zu Mensch übertragen, ist also theoretisch ausrottbar. |
||
*Da es nur in einem stabilen Serotyp vorkommt, konnte ein gut wirksamer [[Impfstoff]] hergestellt werden. |
*Da es nur in einem stabilen Serotyp vorkommt, konnte ein gut wirksamer [[Impfstoff]] hergestellt werden. |
||
*Und da es in mehreren Genotypen - in Mitteleuropa C2 und D6 - vorkommt, können die weltweiten |
*Und da es in mehreren Genotypen - in Mitteleuropa C2 und D6 - vorkommt, können die weltweiten [[Infektionsweg]]e genau nachvollzogen werden. |
||
== Epidemiologie == |
== Epidemiologie == |
||
Der Erreger kommt weltweit vor und ist in mehreren Entwicklungsländern noch weit verbreitet |
Der Erreger kommt weltweit vor und ist in mehreren Entwicklungsländern noch weit verbreitet. Andererseits wurde er zwischenzeitig durch gut organisierte Impfkampagnen in verschiedenen Ländern bereits ausgerottet. 1984 legte die [[Weltgesundheitsorganisation|WHO]] einen Zeitplan für die [[Elimination]] der Masern bis zum Jahr 2000 fest - tatsächlich starben 2003 jedoch weltweit nach Angaben der WHO noch etwa 530.000 Menschen - davon die Mehrzahl Kinder - an Masern. Masern-Infektionen sind für ungefähr die Hälfte aller durch [[Impfung]] vermeidbaren Todesfälle verantwortlich. Der neue Zeitplan sieht die weltweite Ausrottung des Virus - bei entsprechender Anstrengung - jetzt für das Jahr 2007 vor. |
||
*So sank die Anzahl der Masern-Erkrankungen in den [[USA]] von 800.000 1958 auf einige wenige Fälle in den letzten Jahren, wobei alle Erreger von ungeimpften Personen aus Europa und Asien importiert worden waren, was durch die Bestimmung des Genotyps nachgewiesen werden konnte. Einen dramatischen Anstieg der Fälle gab es jedoch in den Jahren 1989-1991. In diesen 3 Jahren wurden 55.622 Erkrankungsfälle berichtet, von denen 123 tödlich endeten. Hauptsächlich waren Kleinkinder aus hispanoamerikanischen und afroamerikanischen Familien betroffen, wobei die Rate an ungeimpften Kindern dort 4-7x höher war als bei den Betroffenen der übrigen weißen Bevölkerung. Zwischenzeitig treten genuine Masernerkrankungen in allen amerikanischen Staaten von Kanada bis Argentinien mit Einschluss der Karibik kaum noch auf. |
*So sank die Anzahl der Masern-Erkrankungen in den [[USA]] von 800.000 1958 auf einige wenige Fälle in den letzten Jahren, wobei alle Erreger von ungeimpften Personen aus Europa und Asien importiert worden waren, was durch die Bestimmung des Genotyps nachgewiesen werden konnte. Einen dramatischen Anstieg der Fälle gab es jedoch in den Jahren 1989-1991. In diesen 3 Jahren wurden 55.622 Erkrankungsfälle berichtet, von denen 123 tödlich endeten. Hauptsächlich waren Kleinkinder aus hispanoamerikanischen und afroamerikanischen Familien betroffen, wobei die Rate an ungeimpften Kindern dort 4-7x höher war als bei den Betroffenen der übrigen weißen Bevölkerung. Zwischenzeitig treten genuine Masernerkrankungen in allen amerikanischen Staaten von Kanada bis Argentinien mit Einschluss der Karibik kaum noch auf. |
||
| Zeile 18: | Zeile 29: | ||
*In [[Rumänien]] kam es zwischen dem 1. Dezember 1996 und dem 30. September 1997 zu einer Masern-Endemie mit 20034 Erkrankungen und 13 Todesfällen. [http://www.cdc.gov/nip/diseases/measles/history.htm]. Im Dezember 2005 gab es eine neuerliche Masernepidemie in Rumänien. Etwa 4000 Kinder waren erkrankt, 10 gestorben [http://www.dgk.de/web/dgk_content/de/masern_12-05.htm]. |
*In [[Rumänien]] kam es zwischen dem 1. Dezember 1996 und dem 30. September 1997 zu einer Masern-Endemie mit 20034 Erkrankungen und 13 Todesfällen. [http://www.cdc.gov/nip/diseases/measles/history.htm]. Im Dezember 2005 gab es eine neuerliche Masernepidemie in Rumänien. Etwa 4000 Kinder waren erkrankt, 10 gestorben [http://www.dgk.de/web/dgk_content/de/masern_12-05.htm]. |
||
== |
== Diagnose == |
||
| ⚫ | |||
| ⚫ | |||
Nach der Inkubationszeit von 8-12 Tagen folgt das 3-4 Tage dauernde [[Prodromalstadium|Prodromal-]] oder [[Initialstadium]]. Dieses äußert sich durch eine Entzündung der Schleimhäute des oberen, teilweise auch des mittleren [[Atemtrakt]]es und der Augenbindehäute. Im einzelnen kann es zu [[Katarr]] (''Katarrh''): [[Rhinitis]], trockener [[akute Bronchitis|Bronchitis]], [[Conjunctivitis|Konjunktivitis]], Fieber bis 41°C, Übelkeit, Halsschmerzen und [[Kopfschmerz]]en kommen. Am 12.-13. Tag kann ein typisches [[Enanthem]] (Koplik-Flecken an der Wangenschleimhaut) auftreten.[[Bild:RougeoleDP.jpg|thumb|typische Hauterscheinungen bei Masern]]Am 14.-15. Tag breitet sich ein makulopapulöses, zum Teil konfluierendes Exanthem - hinter den Ohren ([[retroaurikulär]]) beginnend - innerhalb von 24 Stunden über den ganzen Körper aus. Nach 4-5 Tagen bilden sich die Symptome in der Regel zurück. Als Überbleibsel des Exanthems kann eine kleieförmige Schuppung für kurze Zeit bestehen bleiben. Begleitend treten häufig Lymphknotenschwellungen auf. |
|||
| ⚫ | Atypische Verläufe kommen in verschiedenen Situationen vor: Säuglinge mit Leihimmunität durch mütterliche Antikörper oder Patienten, die Antikörperpräparate erhalten haben, erkranken an mitigierten (abgeschwächten) Masern. Bei Personen mit Immunschwäche kann der Verlauf ganz anders sein als bei Gesunden, |
||
| ⚫ | |||
| ⚫ | |||
== Diagnose == |
|||
Die Diagnose ist in unkomplizierten Fällen nur über den [[Serologie|serologischen]] Nachweis von IgM-[[Antikörper]]n zu führen. Dies wird heute methodisch meist mit Hilfe eines Enzymimmunoassay ([[ELISA]]) |
Die Diagnose ist in unkomplizierten Fällen nur über den [[Serologie|serologischen]] Nachweis von IgM-[[Antikörper]]n zu führen. Dies wird heute methodisch meist mit Hilfe eines Enzymimmunoassay ([[ELISA]]) |
||
erreicht, in manchen Labors wird auch noch die Komplementbindungsreaktion (KBR) oder der Hämagglutinationshemmtest (HHT) durchgeführt. |
erreicht, in manchen Labors wird auch noch die Komplementbindungsreaktion (KBR) oder der Hämagglutinationshemmtest (HHT) durchgeführt. |
||
| Zeile 39: | Zeile 39: | ||
=== Meldepflicht === |
=== Meldepflicht === |
||
In Deutschland sind durch das 2001 in Kraft getretene [[Infektionsschutzgesetz]] Krankheitsverdacht, Erkrankung und Tod ebenso wie der direkte oder indirekte Nachweis des Masernvirus [[Meldepflicht|meldepflichtig]] geworden. Bei Krankheitsverdacht oder Erkrankung besteht Tätigkeits- und Aufenthaltsverbot in Gemeinschaftseinrichtungen. |
In Deutschland sind durch das 2001 in Kraft getretene [[Infektionsschutzgesetz]] Krankheitsverdacht, Erkrankung und Tod ebenso wie der direkte oder indirekte Nachweis des Masernvirus [[Meldepflicht|meldepflichtig]] geworden. Bei Krankheitsverdacht oder Erkrankung besteht Tätigkeits- und Aufenthaltsverbot in Gemeinschaftseinrichtungen. |
||
In Österreich besteht Meldepflicht seit Dezember 2001 (BGBl. II Nr. 456/2001 Verordnung: Anzeigepflichtige übertragbare Krankheiten) |
In Österreich besteht Meldepflicht seit Dezember 2001 (BGBl. II Nr. 456/2001 Verordnung: Anzeigepflichtige übertragbare Krankheiten) |
||
In der [[Schweiz]] besteht seit März 1999 Meldepflicht ([[Melde-Verordnung]], SR 818.141.1). |
In der [[Schweiz]] besteht seit März 1999 Meldepflicht ([[Melde-Verordnung]], SR 818.141.1). |
||
== Krankheitsverlauf/Symptome == |
|||
| ⚫ | |||
Typisch für die Masern ist ein zweiphasiger Krankheitsverlauf: Auf die [[Inkubationszeit]] von 10 bis 14 Tagen, folgt |
|||
das 3-4 Tage dauernde, uncharakteristische [[Prodromalstadium]], auch [[Initialstadium]] genannt. Dieses äußert sich durch eine Entzündung der Schleimhäute des oberen, teilweise auch des mittleren [[Atemtrakt]]es und der Augenbindehäute. Im einzelnen kann es zu [[Katarr]] (''Katarrh''): [[Rhinitis]], trockener [[akute Bronchitis|Bronchitis]], [[Conjunctivitis|Konjunktivitis]], Fieber bis 41°C, Übelkeit, Halsschmerzen und [[Kopfschmerz]]en kommen. |
|||
| ⚫ | Erst danach, etwa am 12.-13. Tag, geht die Krankheit in das typische [[Exanthem]]stadium über, in dem ein typisches [[Enanthem]] (Koplik-Flecken an der Wangenschleimhaut) auftreten kann. Auch der [[Fieber]]verlauf ist häufig zweigipflig, wobei der erste Gipfel während des Prodromal-, der zweite während des Exanthemstadiums auftritt. |
||
[[Bild:RougeoleDP.jpg|thumb|typische Hauterscheinungen bei Masern]] |
|||
Am 14.-15. Tag breitet sich ein makulopapulöses, zum Teil konfluierendes Exanthem - hinter den Ohren ([[retroaurikulär]]) beginnend - innerhalb von 24 Stunden über den ganzen Körper aus. Nach weiteren 4-5 Tagen bilden sich die Symptome in der Regel zurück. Als Überbleibsel des Exanthems kann eine kleieförmige Schuppung für kurze Zeit bestehen bleiben. Begleitend treten häufig [[Lymphknoten]]schwellungen auf. |
|||
| ⚫ | Atypische Verläufe kommen in verschiedenen Situationen vor: Säuglinge mit Leihimmunität durch mütterliche Antikörper oder Patienten, die Antikörperpräparate erhalten haben, erkranken an mitigierten (abgeschwächten) Masern. Bei Personen mit [[Immunsystem|Immunschwäche]] kann der Verlauf ganz anders sein als bei Gesunden, so kann beispielsweise hier der typische Hautausschlag fehlen ("weiße Masern"). |
||
| ⚫ | |||
| ⚫ | |||
== Komplikationen == |
== Komplikationen == |
||
Etwa 20% aller Masern-Infektionen gehen mit Komplikationen einher, wobei [[Mittelohrentzündung]]en und [[Lungenentzündung]]en die häufigsten sind. Das [[Robert-Koch-Institut]] gibt an, dass die [[Letalität]] bei Masern der Literatur zufolge bei 1:10.000 bis 1:20.000 liege, bei einem Ausbruch in den Niederlanden 1999/2000 starben 3 von knapp 3000 Betroffenen, die Centers for Disease Control and Prevention (CDC) geben für die USA eine Sterblichkeit von ca. 1:500 bis 1:1.000 an. In Entwicklungsländern liegt die Letalität wesentlich höher (laut Literaturangaben bis zu 25%). Zusammenfassend ist also zur Sterblichkeit zu sagen, dass statistisch unter ungünstigen Umständen jeder vierte, unter günstigen Umständen nur jeder 20.000. Erkrankte stirbt. Zum Tode führende Komplikationen sind meist die Masernpneumonie oder -enzephalitis. |
Etwa 20% aller Masern-Infektionen gehen mit Komplikationen einher, wobei [[Mittelohrentzündung]]en und [[Lungenentzündung]]en die häufigsten sind. Das [[Robert-Koch-Institut]] gibt an, dass die [[Letalität]] bei Masern der Literatur zufolge bei 1:10.000 bis 1:20.000 liege, bei einem Ausbruch in den Niederlanden 1999/2000 starben 3 von knapp 3000 Betroffenen, die Centers for Disease Control and Prevention (CDC) geben für die USA eine Sterblichkeit von ca. 1:500 bis 1:1.000 an. In Entwicklungsländern liegt die Letalität wesentlich höher (laut Literaturangaben bis zu 25%). Zusammenfassend ist also zur Sterblichkeit zu sagen, dass statistisch unter ungünstigen Umständen jeder vierte, unter günstigen Umständen nur jeder 20.000. Erkrankte stirbt. Zum Tode führende Komplikationen sind meist die Masernpneumonie oder -enzephalitis. |
||
===Masernkrupp=== |
=== Masernkrupp === |
||
Durch eine [[Kehlkopfentzündung]] mit Schwellung der Schleimhaut kommt es zu Heiserkeit und Atemnot bereits im Vorstadium (vgl. [[Pseudokrupp]]). |
Durch eine [[Kehlkopfentzündung]] mit Schwellung der Schleimhaut kommt es zu Heiserkeit und Atemnot bereits im Vorstadium (vgl. [[Pseudokrupp]]). |
||
=== Masernpneumonie === |
=== Masernpneumonie === |
||
#'''Primäre Masernpneumonie:''' Darunter wird eine Lungenentzündung mit dem Verlaufsbild einer interstitiellen Pneumonie mit Bronchiolitis verstanden, die sich hauptsächlich als [[Dyspnoe|Atemstörung]] äußert. Mittels körperlicher Untersuchung ist sie schwer zu diagnostizieren, so dass ein [[Röntgen]]befund erforderlich ist. |
#'''Primäre Masernpneumonie:''' Darunter wird eine Lungenentzündung mit dem Verlaufsbild einer interstitiellen Pneumonie mit Bronchiolitis verstanden, die sich hauptsächlich als [[Dyspnoe|Atemstörung]] äußert. Mittels körperlicher Untersuchung ist sie schwer zu diagnostizieren, so dass ein [[Röntgen]]befund erforderlich ist. |
||
#'''Bronchopneumonie als bakterielle Superinfektion:''' als bakterielle [[Superinfektion]] insbesondere nach oder bei einer interstitiellen Viruspneumonie auftretend, aber auch isoliert möglich durch die masernbedingte Immunsuppression (s.o.). |
#'''Bronchopneumonie als bakterielle Superinfektion:''' als bakterielle [[Superinfektion]] insbesondere nach oder bei einer interstitiellen Viruspneumonie auftretend, aber auch isoliert möglich durch die masernbedingte Immunsuppression (s.o.). |
||
| Zeile 56: | Zeile 79: | ||
=== Keratitis === |
=== Keratitis === |
||
Auch eine Entzündung der [[Kornea|Hornhaut]] (Keratitis) mit multiplen, punktförmigen, epithelialen Läsionen können als Komplikation der Maserninfektion auftreten. In Entwicklungsländern sind die Masern eine der häufigsten Ursache der Erblindungen von Kindern (besonders im Zusammenhang mit Vitamin-A-Mangel). |
Auch eine Entzündung der [[Kornea|Hornhaut]] (Keratitis) mit multiplen, punktförmigen, epithelialen Läsionen können als Komplikation der Maserninfektion auftreten. In Entwicklungsländern sind die Masern eine der häufigsten Ursache der Erblindungen von Kindern (besonders im Zusammenhang mit Vitamin-A-Mangel). |
||
=== Enzephalomyelitis === |
=== Enzephalomyelitis === |
||
Die Entzündung des [[Gehirn]]s und seiner [[Hirnhäute|Häute]] entwickelt sich 3-10 Tage nach Exanthembeginn. Bei Patienten über 6 Jahren häufiger als bei Kleinkindern. Fieber, Kopfschmerz, Bewußtseinstrübung, meningeale Reizung (Nackensteifigkeit, Erbrechen unter anderem ): Rückgang nach 1-3 Tagen. Bei leichten Formen ist keine Krankenhauseinweisung notwendig. Schwere Verlaufsformen äußern sich in [[Epilepsie|epileptischen Anfällen]] und Funktionsstörungen des [[ZNS]]. |
Die Entzündung des [[Gehirn]]s und seiner [[Hirnhäute|Häute]] entwickelt sich 3-10 Tage nach Exanthembeginn. Bei Patienten über 6 Jahren häufiger als bei Kleinkindern. Fieber, Kopfschmerz, Bewußtseinstrübung, meningeale Reizung (Nackensteifigkeit, Erbrechen unter anderem ): Rückgang nach 1-3 Tagen. Bei leichten Formen ist keine Krankenhauseinweisung notwendig. Schwere Verlaufsformen äußern sich in [[Epilepsie|epileptischen Anfällen]] und Funktionsstörungen des [[ZNS]]. |
||
Herdförmige oder diffuse Ausbreitung. |
Herdförmige oder diffuse Ausbreitung. |
||
| Zeile 65: | Zeile 90: | ||
=== Subakute sklerosierende Panenzephalitis (SSPE) === |
=== Subakute sklerosierende Panenzephalitis (SSPE) === |
||
Die SSPE ist eine seltene Komplikation, eine generalisierte Entzündung des Gehirns mit schwersten Schäden. |
Die SSPE ist eine seltene Komplikation, eine generalisierte Entzündung des Gehirns mit schwersten Schäden. |
||
Die Angaben über die Häufigkeit von SSPE schwanken zwischen 1 bis 22 pro 1 Mio. Masern-Fällen. Die Erkrankung tritt Monate bis 10 Jahre nach einer Maserninfektion auf. Die Häufigkeit der SSPE ist durch die Masern-Impfung deutlich reduziert worden <br /> |
Die Angaben über die Häufigkeit von SSPE schwanken zwischen 1 bis 22 pro 1 Mio. Masern-Fällen. Die Erkrankung tritt Monate bis 10 Jahre nach einer Maserninfektion auf. Die Häufigkeit der SSPE ist durch die Masern-Impfung deutlich reduziert worden <br /> |
||
| Zeile 78: | Zeile 104: | ||
=== weitere Komplikationen === |
=== weitere Komplikationen === |
||
[[Durchfall]], [[Blinddarmentzündung]], [[Generalisation|generalisierte]] [[Lymphadenitis]], [[Thrombozytopenische Purpura]] |
[[Durchfall]], [[Blinddarmentzündung]], [[Generalisation|generalisierte]] [[Lymphadenitis]], [[Thrombozytopenische Purpura]] |
||
== |
== Vorbeugung == |
||
Die [[Impfung]] gegen Masern soll als Masern-Mumps-Röteln-Impfung mit einem Kombinationsimpfstoff (MMR-Impfstoff) durchgeführt werden, in der Regel zwischen dem 12. und 15. Lebensmonat, möglichst bis zum Ende des 2. Lebensjahres, um den frühestmöglichen Impfschutz zu erreichen. Damit ist nach einmaliger Impfung bei 95% der Kinder ein ausreichender Impfschutz vorhanden. Da bei einer Durchimpfungsrate von weniger als 95% mit sporadischen Masernepidemien (alle 5 bis 7 Jahre) zu rechnen ist, müssen mit einer zweiten Impfung - frühestens vier Wochen nach der ersten - Impflücken geschlossen werden, um [[Impfversager]]n den entsprechenden Impfschutz zu gewähren. Nach dem [[Impfkalender]] der [[Ständige Impfkommission|Ständigen Impfkommission]] am Robert-Koch-Institut ist die zweite MMR-Impfung bei allen Kindern im Alter von 15-23 Monaten vorgesehen. |
Die [[Impfung]] gegen Masern soll als Masern-Mumps-Röteln-Impfung mit einem Kombinationsimpfstoff (MMR-Impfstoff) durchgeführt werden, in der Regel zwischen dem 12. und 15. Lebensmonat, möglichst bis zum Ende des 2. Lebensjahres, um den frühestmöglichen Impfschutz zu erreichen. Damit ist nach einmaliger Impfung bei 95% der Kinder ein ausreichender Impfschutz vorhanden. Da bei einer Durchimpfungsrate von weniger als 95% mit sporadischen Masernepidemien (alle 5 bis 7 Jahre) zu rechnen ist, müssen mit einer zweiten Impfung - frühestens vier Wochen nach der ersten - Impflücken geschlossen werden, um [[Impfversager]]n den entsprechenden Impfschutz zu gewähren. Nach dem [[Impfkalender]] der [[Ständige Impfkommission|Ständigen Impfkommission]] am Robert-Koch-Institut ist die zweite MMR-Impfung bei allen Kindern im Alter von 15-23 Monaten vorgesehen. |
||
| Zeile 92: | Zeile 120: | ||
=== Impfkomplikationen === |
=== Impfkomplikationen === |
||
Von [[Impfreaktion]]en sind die [[Impfkomplikation]]en abzugrenzen, die zu vorübergehenden oder anhaltenden Schäden oder gar zum Tod führen können. Prinzipiell ist zu sagen, dass ein direkter Zusammenhang mit einer Masernimpfung schwer zu beweisen ist. Andererseits ist es gerade in der Diskussion mit Impfgegnern sinnlos, auf diesem Standpunkt zu beharren. So soll festgehalten werden, dass es bei einer von 200.000 Impfungen zu einem Impfschaden mit bleibenden Folgen und auf ca. 500.000 Impfungen ein Todesfall kommt. <br /> |
Von [[Impfreaktion]]en sind die [[Impfkomplikation]]en abzugrenzen, die zu vorübergehenden oder anhaltenden Schäden oder gar zum Tod führen können. Prinzipiell ist zu sagen, dass ein direkter Zusammenhang mit einer Masernimpfung schwer zu beweisen ist. Andererseits ist es gerade in der Diskussion mit Impfgegnern sinnlos, auf diesem Standpunkt zu beharren. So soll festgehalten werden, dass es bei einer von 200.000 Impfungen zu einem Impfschaden mit bleibenden Folgen und auf ca. 500.000 Impfungen ein Todesfall kommt. <br /> |
||
Da es sich bei der Masernimpfung um eine Impfung mit einem abgeschwächten [[Lebendimpfstoff]] handelt, können in 3-5% der Fälle so genannte '''Impfmasern''' auftreten. Diese stellen eine abgeschwächte Form der Masern dar: eine Konjunktivitis, eine Tracheitis, ein feiner Hautausschlag und sehr selten eine Otitis media können auftreten. Schwerwiegendere Folgen bei besonders empfänglichen Kindern sind denkbar oder möglich, solange Masernimpfungen durchgeführt werden müssen. |
Da es sich bei der Masernimpfung um eine Impfung mit einem abgeschwächten [[Lebendimpfstoff]] handelt, können in 3-5% der Fälle so genannte '''Impfmasern''' auftreten. Diese stellen eine abgeschwächte Form der Masern dar: eine Konjunktivitis, eine Tracheitis, ein feiner Hautausschlag und sehr selten eine Otitis media können auftreten. Schwerwiegendere Folgen bei besonders empfänglichen Kindern sind denkbar oder möglich, solange Masernimpfungen durchgeführt werden müssen. |
||
| Zeile 98: | Zeile 127: | ||
=== Argumente der Impfgegner === |
=== Argumente der Impfgegner === |
||
Die Argumente der Impfgegner sind schwer nachzuvollziehen, wenn man die Erkrankungsraten der Staaten auf dem amerikanischen Kontinent und der nordeuropäischen Länder betrachtet. Diese Wortmeldungen reichen von einem Abstreiten der Existenz eines Masernvirus bis zu der Behauptung, ein Kind müsse die Kinderkrankheiten durchmachen, weil diese vor späteren schwerwiegenderen Krankheiten schützen würden. Bislang konnte für keine dieser Behauptungen Untersuchungsergebnisse vorgelegt werden, die einer Überprüfung standhielten. Tatsächlich wären die Masern genau so ausrottbar wie es die Pocken waren. Wären die Masern ausgerottet, brauchte es keine Impfung mehr. |
Die Argumente der Impfgegner sind schwer nachzuvollziehen, wenn man die Erkrankungsraten der Staaten auf dem amerikanischen Kontinent und der nordeuropäischen Länder betrachtet. Diese Wortmeldungen reichen von einem Abstreiten der Existenz eines Masernvirus bis zu der Behauptung, ein Kind müsse die Kinderkrankheiten durchmachen, weil diese vor späteren schwerwiegenderen Krankheiten schützen würden. Bislang konnte für keine dieser Behauptungen Untersuchungsergebnisse vorgelegt werden, die einer Überprüfung standhielten. Tatsächlich wären die Masern genau so ausrottbar wie es die Pocken waren. Wären die Masern ausgerottet, brauchte es keine Impfung mehr. |
||
| Zeile 113: | Zeile 143: | ||
=== Studien zur Masernimpfung === |
=== Studien zur Masernimpfung === |
||
Siehe unter [[Studien zur MMR-Impfung|Masern-Mumps-Röteln-Impfung (Studien)]] |
Siehe unter [[Studien zur MMR-Impfung|Masern-Mumps-Röteln-Impfung (Studien)]] |
||
''Siehe auch:'' [[Mumps]] - [[Röteln]] - [[Kinderlähmung]] [[Influenza]] |
''Siehe auch:'' [[Mumps]] - [[Röteln]] - [[Kinderlähmung]] [[Influenza]] |
||
== |
== Weblinks == |
||
| ⚫ | Erste Berichte über die Masern gehen auf das [[7. Jahrhundert]] zurück und werden dem jüdischen Arzt [[Al-Yehudi]] zugeschrieben. Die erste minutiöse Beschreibung der Masern verdanken wir dem persischen Arzt [[Abu Bakr Mohammad Ibn Zakariya al-Razi]] ([http://www.medicine-worldwide.de/persoenlichkeiten/al_razi.html]), Anfang des 10. Jahrhunderts, der angab, sie würden "mehr gefürchtet als die [[Pocken]]". |
||
| ⚫ | |||
| ⚫ | |||
| ⚫ | [[1954]] wurde das Virus erstmalig isoliert, ab [[1963]] war der erste [[Impfstoff]] erhältlich. Zuvor bekam aufgrund des hohen [[Kontagosität|Ansteckungspotentials]] des Erregers beinahe jeder die Masern: es handelte sich um ein Ereignis im Leben, das unweigerlich auftrat und auf das man wartete. Mehr als die Hälfte der Kinder bekam die Masern vor dem 6. und 90% vor dem 15. [[Lebensjahr]]. Hatte man die Krankheit überstanden, konnte man aufatmen. |
||
== Weblinks == |
|||
<!-- Dies ist ein Artikel über Masern. Bitte keine Links zum Thema Impfen, Impfgegner etc.! Dafür gibt es bei Wikipedia eigene Artikel!--> |
<!-- Dies ist ein Artikel über Masern. Bitte keine Links zum Thema Impfen, Impfgegner etc.! Dafür gibt es bei Wikipedia eigene Artikel!--> |
||
*[http://www.rki.de/cln_011/nn_225576/DE/Content/InfAZ/M/Masern/masern.html Informationen des Robert-Koch-Institutes über Masern] |
*[http://www.rki.de/cln_011/nn_225576/DE/Content/InfAZ/M/Masern/masern.html Informationen des Robert-Koch-Institutes über Masern] |
||
Version vom 14. April 2006, 19:09 Uhr
Die Krankheit Masern (Morbilli) ist eine durch das Masernvirus hervorgerufene, hochansteckende, den ganzen Körper bertreffende (systemische) Infektionskrankheit mit anschließender lebenslanger Immunität, sofern die Infektion überlebt wird.
Geschichte
Erste Berichte über die Masern gehen auf das 7. Jahrhundert zurück und werden dem jüdischen Arzt Al-Yehudi zugeschrieben. Die erste minutiöse Beschreibung der Masern verdanken wir dem persischen Arzt Abu Bakr Mohammad Ibn Zakariya al-Razi ([1]), Anfang des 10. Jahrhunderts, der angab, sie würden "mehr gefürchtet als die Pocken".
Den Namen "Morbilli", was soviel wie "kleine Pest" bedeutet, erhielten die Masern während der ausgedehnten Epidemien des Mittelalters, da damals wie heute viele Kinder an den Masern starben. 1882 veröffentlichte der französische Arzt Antoine Louis Gustave Béclère seine Aufsehen erregende Arbeit "Die Ansteckung mit Masern".
1954 wurde das Virus erstmalig isoliert, ab 1963 war der erste Impfstoff erhältlich. Zuvor bekam aufgrund des hohen Ansteckungspotentials des Erregers beinahe jeder die Masern: es handelte sich um ein Ereignis im Leben, das unweigerlich auftrat und auf das man wartete. Mehr als die Hälfte der Kinder bekam die Masern vor dem 6. und 90% vor dem 15. Lebensjahr. Hatte man die Krankheit überstanden, konnte man aufatmen.
Erreger
Das Masernvirus ist ein ausschließlich im Menschen vorkommender (humanpathogener), etwa 120-140 Nanometer großer Erreger aus der Familie der Paramyxoviren (Genus Morbillivirus). Der Mensch ist der einzigste Reservoirwirt. Es gibt mehrere stabile Genotypen und einen ebenso stabilen Serotyp. Seine Hülle ist lipidhaltig, was die Ansteckungsfähigkeit (Kontagiosität) erhöht, und sie enthält als Glykoprotein das Hämagglutinin, jedoch keine Neuraminidase. Das Masernvirus ist sehr empfindlich gegenüber äußeren Einflüssen wie erhöhten Temperaturen, Licht, UV-Strahlen, Fettlösungs- und Desinfektionsmitteln.
Das bedeutet:
- Das Virus wird nur von Mensch zu Mensch übertragen, ist also theoretisch ausrottbar.
- Da es nur in einem stabilen Serotyp vorkommt, konnte ein gut wirksamer Impfstoff hergestellt werden.
- Und da es in mehreren Genotypen - in Mitteleuropa C2 und D6 - vorkommt, können die weltweiten Infektionswege genau nachvollzogen werden.
Epidemiologie
Der Erreger kommt weltweit vor und ist in mehreren Entwicklungsländern noch weit verbreitet. Andererseits wurde er zwischenzeitig durch gut organisierte Impfkampagnen in verschiedenen Ländern bereits ausgerottet. 1984 legte die WHO einen Zeitplan für die Elimination der Masern bis zum Jahr 2000 fest - tatsächlich starben 2003 jedoch weltweit nach Angaben der WHO noch etwa 530.000 Menschen - davon die Mehrzahl Kinder - an Masern. Masern-Infektionen sind für ungefähr die Hälfte aller durch Impfung vermeidbaren Todesfälle verantwortlich. Der neue Zeitplan sieht die weltweite Ausrottung des Virus - bei entsprechender Anstrengung - jetzt für das Jahr 2007 vor.
- So sank die Anzahl der Masern-Erkrankungen in den USA von 800.000 1958 auf einige wenige Fälle in den letzten Jahren, wobei alle Erreger von ungeimpften Personen aus Europa und Asien importiert worden waren, was durch die Bestimmung des Genotyps nachgewiesen werden konnte. Einen dramatischen Anstieg der Fälle gab es jedoch in den Jahren 1989-1991. In diesen 3 Jahren wurden 55.622 Erkrankungsfälle berichtet, von denen 123 tödlich endeten. Hauptsächlich waren Kleinkinder aus hispanoamerikanischen und afroamerikanischen Familien betroffen, wobei die Rate an ungeimpften Kindern dort 4-7x höher war als bei den Betroffenen der übrigen weißen Bevölkerung. Zwischenzeitig treten genuine Masernerkrankungen in allen amerikanischen Staaten von Kanada bis Argentinien mit Einschluss der Karibik kaum noch auf.
- In Finnland mit seinen 5,2 Mio Einwohner gab es von 1996 - 2000 vier Masernfälle. Auch diese waren aus dem Ausland importiert.
- In Deutschland wurden im Jahre 2005 778 Masernfälle gemeldet. 2005 kam es in Deutschland zu zwei größeren Masernausbrüchen, im Februar starb ein 14jähriges Mädchen in Hessen, im Mai wurden 110 Fälle aus Oberbayern gemeldet. Anfang 2006 wurden Masernhäufungen aus Nordrhein-Westfalen (bisher 217 Fälle bis zur Kalenderwoche 11, Schwerpunkte in Duisburg, Möchengladbach und im Kreis Wesel) und Baden-Württemberg (bisher 70 Fälle bis zur Kalenderwoche 11, Schwerpunkt in Stuttgart und im Kreis Esslingen) gemeldet. Expertenschätzungen gehen davon aus, dass eine hohe Dunkelziffer existiert und die Zahl der Krankheitsfälle wesentlich höher liegt als die der Meldungen.
- In Österreich, das für Masern bis 2001 keine Meldepflicht kannte, wurde vom Institut für Virologie des AKH in Wien ein freiwilliges Meldesystem geschaffen, das etwa 8% der österreichischen Bevölkerung abdeckt. Somit konnten für den Zeitraum von 1993-1997 etwa 28.000 - 30.000 Masernfälle für ganz Österreich hochgerechnet werden, wobei besonders 1996 und 1997 ein beinahe epidemisches Auftreten von Masernerkrankungen zu verzeichnen war. Insgesamt dürfte die Durchimpfungsrate in Österreich somit nur unwesentlich besser sein als in Deutschland. Würden hier jedoch ähnlich strenge Richtlinien wie in den USA angewandt werden, würde man hier schon 2700 Erkrankungen in 5 Jahren nicht akzeptieren.
- In Rumänien kam es zwischen dem 1. Dezember 1996 und dem 30. September 1997 zu einer Masern-Endemie mit 20034 Erkrankungen und 13 Todesfällen. [2]. Im Dezember 2005 gab es eine neuerliche Masernepidemie in Rumänien. Etwa 4000 Kinder waren erkrankt, 10 gestorben [3].
Diagnose
Die Diagnose ist in unkomplizierten Fällen nur über den serologischen Nachweis von IgM-Antikörpern zu führen. Dies wird heute methodisch meist mit Hilfe eines Enzymimmunoassay (ELISA) erreicht, in manchen Labors wird auch noch die Komplementbindungsreaktion (KBR) oder der Hämagglutinationshemmtest (HHT) durchgeführt.
Der direkte Erregernachweis (RT-PCR aus Virus-RNA oder Virusanzucht in Zellkulturen) ist aufwändiger als der indirekte (Antikörpernachweis) und bleibt eher spezielleren Fragestellungen vorbehalten.
Die Diagnose anhand des "typischen" Masernexanthems ist mit einer Fehlerhäufigkeit von 50% behaftet. Im Epidemiefall kann die Diagnose dennoch häufig klinisch gestellt werden, insbesondere von erfahrenen Untersuchern.
Meldepflicht
In Deutschland sind durch das 2001 in Kraft getretene Infektionsschutzgesetz Krankheitsverdacht, Erkrankung und Tod ebenso wie der direkte oder indirekte Nachweis des Masernvirus meldepflichtig geworden. Bei Krankheitsverdacht oder Erkrankung besteht Tätigkeits- und Aufenthaltsverbot in Gemeinschaftseinrichtungen.
In Österreich besteht Meldepflicht seit Dezember 2001 (BGBl. II Nr. 456/2001 Verordnung: Anzeigepflichtige übertragbare Krankheiten) In der Schweiz besteht seit März 1999 Meldepflicht (Melde-Verordnung, SR 818.141.1).
Krankheitsverlauf/Symptome
Typisch für die Masern ist ein zweiphasiger Krankheitsverlauf: Auf die Inkubationszeit von 10 bis 14 Tagen, folgt das 3-4 Tage dauernde, uncharakteristische Prodromalstadium, auch Initialstadium genannt. Dieses äußert sich durch eine Entzündung der Schleimhäute des oberen, teilweise auch des mittleren Atemtraktes und der Augenbindehäute. Im einzelnen kann es zu Katarr (Katarrh): Rhinitis, trockener Bronchitis, Konjunktivitis, Fieber bis 41°C, Übelkeit, Halsschmerzen und Kopfschmerzen kommen.
Erst danach, etwa am 12.-13. Tag, geht die Krankheit in das typische Exanthemstadium über, in dem ein typisches Enanthem (Koplik-Flecken an der Wangenschleimhaut) auftreten kann. Auch der Fieberverlauf ist häufig zweigipflig, wobei der erste Gipfel während des Prodromal-, der zweite während des Exanthemstadiums auftritt.
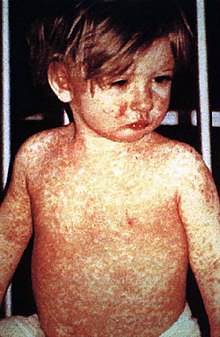
Am 14.-15. Tag breitet sich ein makulopapulöses, zum Teil konfluierendes Exanthem - hinter den Ohren (retroaurikulär) beginnend - innerhalb von 24 Stunden über den ganzen Körper aus. Nach weiteren 4-5 Tagen bilden sich die Symptome in der Regel zurück. Als Überbleibsel des Exanthems kann eine kleieförmige Schuppung für kurze Zeit bestehen bleiben. Begleitend treten häufig Lymphknotenschwellungen auf.
Atypische Verläufe kommen in verschiedenen Situationen vor: Säuglinge mit Leihimmunität durch mütterliche Antikörper oder Patienten, die Antikörperpräparate erhalten haben, erkranken an mitigierten (abgeschwächten) Masern. Bei Personen mit Immunschwäche kann der Verlauf ganz anders sein als bei Gesunden, so kann beispielsweise hier der typische Hautausschlag fehlen ("weiße Masern").
Während und nach der Erkrankung an Masern kommt es regelhaft zu einer insgesamt 4-6 Wochen dauernden Immunschwäche. Diese kann anderen Infektionserregern den Weg bereiten und stellt daher eine zusätzliche Gefahr für das erkrankte Kind dar.
In unkomplizierten Fällen folgt eine rasche Erholung und eine lebenslang anhaltende Immunität.
Komplikationen
Etwa 20% aller Masern-Infektionen gehen mit Komplikationen einher, wobei Mittelohrentzündungen und Lungenentzündungen die häufigsten sind. Das Robert-Koch-Institut gibt an, dass die Letalität bei Masern der Literatur zufolge bei 1:10.000 bis 1:20.000 liege, bei einem Ausbruch in den Niederlanden 1999/2000 starben 3 von knapp 3000 Betroffenen, die Centers for Disease Control and Prevention (CDC) geben für die USA eine Sterblichkeit von ca. 1:500 bis 1:1.000 an. In Entwicklungsländern liegt die Letalität wesentlich höher (laut Literaturangaben bis zu 25%). Zusammenfassend ist also zur Sterblichkeit zu sagen, dass statistisch unter ungünstigen Umständen jeder vierte, unter günstigen Umständen nur jeder 20.000. Erkrankte stirbt. Zum Tode führende Komplikationen sind meist die Masernpneumonie oder -enzephalitis.
Masernkrupp
Durch eine Kehlkopfentzündung mit Schwellung der Schleimhaut kommt es zu Heiserkeit und Atemnot bereits im Vorstadium (vgl. Pseudokrupp).
Masernpneumonie
- Primäre Masernpneumonie: Darunter wird eine Lungenentzündung mit dem Verlaufsbild einer interstitiellen Pneumonie mit Bronchiolitis verstanden, die sich hauptsächlich als Atemstörung äußert. Mittels körperlicher Untersuchung ist sie schwer zu diagnostizieren, so dass ein Röntgenbefund erforderlich ist.
- Bronchopneumonie als bakterielle Superinfektion: als bakterielle Superinfektion insbesondere nach oder bei einer interstitiellen Viruspneumonie auftretend, aber auch isoliert möglich durch die masernbedingte Immunsuppression (s.o.).
- Riesenzellpneumonie: Eine seltene Pneumonie mit vielkernigen, von den Alveolarepithelien abstammenden Riesenzellen, pathognomonisch für Masern (Masernriesenzellen) und Keuchhusten, selten auch bei Diphtherie oder Grippe.
Keratitis
Auch eine Entzündung der Hornhaut (Keratitis) mit multiplen, punktförmigen, epithelialen Läsionen können als Komplikation der Maserninfektion auftreten. In Entwicklungsländern sind die Masern eine der häufigsten Ursache der Erblindungen von Kindern (besonders im Zusammenhang mit Vitamin-A-Mangel).
Enzephalomyelitis
Die Entzündung des Gehirns und seiner Häute entwickelt sich 3-10 Tage nach Exanthembeginn. Bei Patienten über 6 Jahren häufiger als bei Kleinkindern. Fieber, Kopfschmerz, Bewußtseinstrübung, meningeale Reizung (Nackensteifigkeit, Erbrechen unter anderem ): Rückgang nach 1-3 Tagen. Bei leichten Formen ist keine Krankenhauseinweisung notwendig. Schwere Verlaufsformen äußern sich in epileptischen Anfällen und Funktionsstörungen des ZNS. Herdförmige oder diffuse Ausbreitung. Häufigkeit: Nach Einführung der Masernimpfung sank die Zahl ständig und liegt derzeit in Deutschland bei <10/Jahr. Letalität: 20%; Defektheilungen: 20-40%.
Subakute sklerosierende Panenzephalitis (SSPE)
Die SSPE ist eine seltene Komplikation, eine generalisierte Entzündung des Gehirns mit schwersten Schäden.
Die Angaben über die Häufigkeit von SSPE schwanken zwischen 1 bis 22 pro 1 Mio. Masern-Fällen. Die Erkrankung tritt Monate bis 10 Jahre nach einer Maserninfektion auf. Die Häufigkeit der SSPE ist durch die Masern-Impfung deutlich reduziert worden
Der Verlauf ist langsam progredient über 1-3 Jahre (Die SSPE zählt zu den sog. Slow Virus Infections), in 10% triit ein akuter Verlauf (3-6 Monate) auf, in weiteren 10% ein langsamerer Verlauf (>3 Jahre).
- Stadium: psychische Störung und Demenz
- Stadium: Myoklonien, epileptische Anfälle
- Stadium: Dezerebrationssyndrom
- die Isolierung eines Masernvirus mit defektem M-Protein war möglich: "SSPE-Virus"
- Letalität 100% - der Verlauf führt immer zum Tod
- im EEG finden sich typische Veränderungen, die nahezu wegweisend für die SSPE sind (Radermecker-Komplex)
weitere Komplikationen
Durchfall, Blinddarmentzündung, generalisierte Lymphadenitis, Thrombozytopenische Purpura
Vorbeugung
Die Impfung gegen Masern soll als Masern-Mumps-Röteln-Impfung mit einem Kombinationsimpfstoff (MMR-Impfstoff) durchgeführt werden, in der Regel zwischen dem 12. und 15. Lebensmonat, möglichst bis zum Ende des 2. Lebensjahres, um den frühestmöglichen Impfschutz zu erreichen. Damit ist nach einmaliger Impfung bei 95% der Kinder ein ausreichender Impfschutz vorhanden. Da bei einer Durchimpfungsrate von weniger als 95% mit sporadischen Masernepidemien (alle 5 bis 7 Jahre) zu rechnen ist, müssen mit einer zweiten Impfung - frühestens vier Wochen nach der ersten - Impflücken geschlossen werden, um Impfversagern den entsprechenden Impfschutz zu gewähren. Nach dem Impfkalender der Ständigen Impfkommission am Robert-Koch-Institut ist die zweite MMR-Impfung bei allen Kindern im Alter von 15-23 Monaten vorgesehen.
Steht bei einem Kind die Aufnahme in eine Kindereinrichtung an, kann die MMR-Impfung auch vor dem 12. Lebensmonat, jedoch nicht vor dem 9. Lebensmonat erfolgen, da im 1. Lebensjahr im Blut des Säuglings noch vorhandene mütterliche Antikörper die Impfviren neutralisieren können (es handelt sich um eine Lebendimpfung, für deren Erfolg die Vermehrung der Impfviren erforderlich ist). Sofern die Erstimpfung vor dem 12. Lebensmonat erfolgte, sollte die MMR-Impfung bereits im 2. Lebensjahr wiederholt werden.
Auch wenn von Eltern oder Impflingen angegeben wird, dass eine Masern-, Mumps- oder Rötelnerkrankung bereits durchgemacht wurde, sollte die zweite MMR-Impfung durchgeführt werden. Anamnestische Angaben über eine Masern- oder Rötelnerkrankung sind ohne mikrobiologisch-serologische Dokumentation der Erkrankungen unzuverlässig und nicht verwertbar. Es gibt keine Hinweise auf Nebenwirkungen nach mehrmaligen Masern-, Mumps- oder Rötelnimpfungen (siehe Diskussion unter Impfkritik)
Die Eliminierung der Masern ist ein erklärtes Ziel der deutschen Gesundheitspolitik. "Es ist dafür Sorge zu tragen, dass die zweite MMR-Impfung so früh wie möglich, spätestens jedoch bis zum vollendeten 18. Lebensjahr nachgeholt wird; bei Mädchen wird damit auch der unverzichtbare Schutz vor einer Rötelnembryopathie gesichert." Impfempfehlungen der Ständigen Impfkommission (STIKO) (PDF, ~150KB)
Österreich: 2 Teilimpfungen im 2. Lebensjahr mit einem Mindestabstand von 1 Monat. Wiederholungen der Impfung bei Schuleintritt im 7. Lebensjahr und im 13. Lebensjahr vom öffentlichen Gesundheitsdienst kostenlos angeboten. (Österreichischer Impfplan 2006)
Impfkomplikationen
Von Impfreaktionen sind die Impfkomplikationen abzugrenzen, die zu vorübergehenden oder anhaltenden Schäden oder gar zum Tod führen können. Prinzipiell ist zu sagen, dass ein direkter Zusammenhang mit einer Masernimpfung schwer zu beweisen ist. Andererseits ist es gerade in der Diskussion mit Impfgegnern sinnlos, auf diesem Standpunkt zu beharren. So soll festgehalten werden, dass es bei einer von 200.000 Impfungen zu einem Impfschaden mit bleibenden Folgen und auf ca. 500.000 Impfungen ein Todesfall kommt.
Da es sich bei der Masernimpfung um eine Impfung mit einem abgeschwächten Lebendimpfstoff handelt, können in 3-5% der Fälle so genannte Impfmasern auftreten. Diese stellen eine abgeschwächte Form der Masern dar: eine Konjunktivitis, eine Tracheitis, ein feiner Hautausschlag und sehr selten eine Otitis media können auftreten. Schwerwiegendere Folgen bei besonders empfänglichen Kindern sind denkbar oder möglich, solange Masernimpfungen durchgeführt werden müssen.
Fieber und lokale Impfreaktionen wie Rötung, Schmerzen und Schwellungen an der Injektionsstelle können wie bei allen Impfungen vorkommen und sind als harmlose Nebenwirkungen zu betrachten.
Argumente der Impfgegner
Die Argumente der Impfgegner sind schwer nachzuvollziehen, wenn man die Erkrankungsraten der Staaten auf dem amerikanischen Kontinent und der nordeuropäischen Länder betrachtet. Diese Wortmeldungen reichen von einem Abstreiten der Existenz eines Masernvirus bis zu der Behauptung, ein Kind müsse die Kinderkrankheiten durchmachen, weil diese vor späteren schwerwiegenderen Krankheiten schützen würden. Bislang konnte für keine dieser Behauptungen Untersuchungsergebnisse vorgelegt werden, die einer Überprüfung standhielten. Tatsächlich wären die Masern genau so ausrottbar wie es die Pocken waren. Wären die Masern ausgerottet, brauchte es keine Impfung mehr.
Eine klassische "Argumentationskette" von Impfgegnern wäre beispielsweise folgende:
Da die Pocken nach der Erklärung ihrer Ausrottung durch die WHO noch mindestens einmal aufgetreten sind, muß man obiger Aussage mit der gebotenen Skepsis begegnen. Die Durchimpfungsrate in den USA beträgt zirka 95 Prozent, was dazu geführt hat, daß weniger Kinder erkranken. Weniger erkrankte Kinder führen aber zu weniger Ansteckungen im Kindesalter. Dadurch steigt die Anzahl der Erkrankungen im Erwachsenenalter, deren Verlauf dann regelmässig dramatischer ist. Es sterben daher in den USA mehr Menschen als vor Beginn der Impfkampagne.
Dabei wird einerseits unterschlagen, dass Neuausbrüche meist eingeschleppt werden (wie z.B. die zwei Ausbrüche 2005 in Bayern und Hessen); und dass sich Erwachsene nur von Kindern anstecken können, diese Ansteckungen aber durch die Impfrate immer weiter zurückgehen.
Ein anderes Argument lautet:
Der Anteil an subakuter sklerosierender Panenzephalitis (SSPE) ist in den vergangenen Jahrzehnten von 1 auf 1 Million auf 7-8 auf 100000 gestiegen. Früher waren Masern auch eine harmlose Kinderkrankheit, jetzt kann man daran sterben. Dies liegt an der zunehmenden Impfrate, die die Krankheit verschlimmert, wie bei der Resistenz von Bakterien gegen Antibiotika.
siehe auch: Masernparty
Studien zur Masernimpfung
Siehe unter Masern-Mumps-Röteln-Impfung (Studien)
Siehe auch: Mumps - Röteln - Kinderlähmung Influenza
Weblinks
- Informationen des Robert-Koch-Institutes über Masern
- Robert Koch Institut: Epidemiologisches Bulletin über Masern-, Mumps- und Rötelninzidenz in Deutschland
- Arbeitsgemeinschaft Masern Die AGM ist ein bundesweites Masern-Sentinel-System.
- Deutsches Grünes Kreuz e.V. - Krankheitsbild Masern
